本文是一篇护理毕业论文,本研究发现肠管切除长度、照顾者对患儿术后饮食执行情况、照顾者对患儿术后排便训练情况、Soave术、特殊类型巨结肠、照顾者为文盲6个因素是HSCR术后发生污粪的预测因素,可为医护人员早期识别、管理术后污粪高危人群提供参考和借鉴。
1材料与方法
1.1研究对象
(1)以便利抽样法回顾性选取2016年1月—2021年6月广西3所三级甲等医院小儿外科的377名行HSCR根治术患儿资料作为评估内容。以1岁及以上患儿作为研究对象:一方面儿童的正常排便反射,需依赖其神经系统的发育和排便训练,而1至2岁时既是儿童中枢神经系统基本发育成熟时段,也是通过排便训练获得良好控排便功效的时机;另一方面1岁及以上儿童,一般都有排便规律,即排便次数1-2次/天、成形或松软或糊状、量多、擦净肛门后无粪便溢出、间隔正常2次排便的其他时间内未发生粪便溢出现象。
(2)纳入标准:①术前检查及术后病理结果证实为HSCR;②行HSCR根治术治疗的患儿;③随访时年龄大于等于1岁;④术后大于等于6个月(一般术后半年内可取得较好的排便效果);③患儿未合并心、肺、脑、精神等严重疾病。⑤家长认知好,能正常语言交流。
(3)排除标准:按罗马Ⅳ诊断标准[68,69]:①功能性腹泻:每天无痛性、大量、不成形排便≥4次;症状持续>4周;发生于6个月~5岁;如给予充足热量,则不会生长停滞。②功能性便秘,至少满足以下2项:每周如厕排便≤2次;每次排便时间过长;有排便费力、疼痛的病史;直肠内有大量粪便团块;每周至少发生1次大便失禁;症状持续>1月;大块粪便可堵塞蹲便器或马桶出口。
1.3资料收集
1.3.1评估内容
(1)HSCR术后患儿一般资料:采用研究者依据硏究目的,基于文献阅读及临床情况等自行设计的HSCR术后一般资料调查表进行评估,该表包括性别、随访时年龄、术时身高、民族、城乡、教育、费用支付方式、照顾者与患儿的关系、诊断为巨结肠的时间、手术经历等资料。见附录A。
(2)HSCR根治术后污粪风险评估因素:应用前期研究的HSCR术后污粪风险因素调查表进行评价。本表包括4个维度15个条目:术前情况(特殊类型巨结肠、手术次数、术前肠道清洁情况、合并畸形);术中情况(手术方式、肠管切除长度、拖下吻合的肠管神经节细胞情况、吻合口设计);术后情况(术后并发症);家庭情况(照顾者文化程度、对患儿术后饮食执行情况、对患儿术后排便训练情况、对患儿术后扩肛时间是否充足、对患儿术后扩肛是否规范、对患儿术后回院随访情况)。见附录B。
(3)术后污粪:采用Krickenbeck[72,73]肛门直肠畸形术后排便功能评定标准进行评价。该表将污粪分为:无:未出现污粪;I级:偶尔有污粪,1-2次/周;II级:每天有污粪,但没有社会问题;III级:总是有污粪,并出现社会问题。本研究中,只要HSCR术后患儿出现污粪症状,不论其是何种污粪分级,都认为患儿发生了污粪不良结局。见附录C。
2结果
2.1整体研究对象的基本资料情况
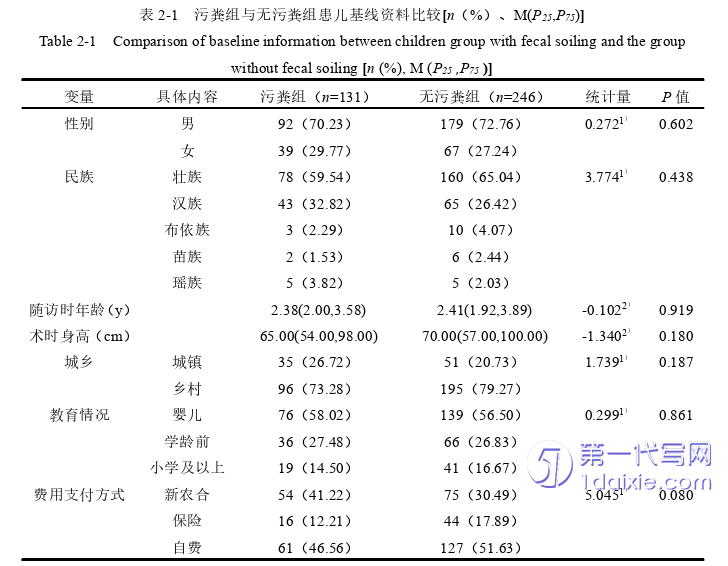
在调查过程中共收集符合纳入排除标准的患儿资料435例,因评估内容记录不全等因素排除58例,最终纳入377例,发生污粪131例,失访率13.33%,污粪发生率34.75%。污粪组与无污粪组患儿一般资料(性别、随访时年龄、术时身高、民族、城乡、教育、费用支付方式、照顾者与患儿的关系、诊断为巨结肠的时间、手术经历)比较,差异无统计学意义(P>0.05),见表2-1。
2.2建模组HSCR患儿术后发生污粪的单因素分析
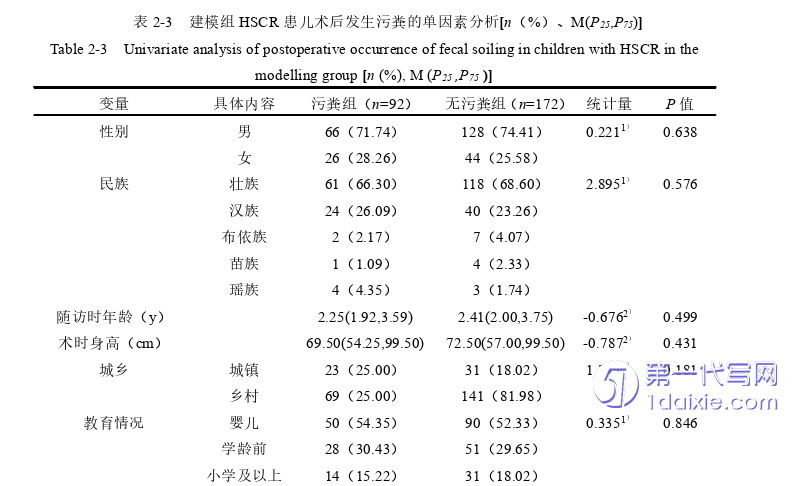
单因素分析建模组中污粪组与无污粪组患儿的基础资料及临床资料等变量的差异,结果显示,两组手术方式等11项风险因素与HSCR术后污粪风险发生与否有统计学意义(P﹤0.05)。性别等因素对HSCR术后污粪的发生无统计学意义(P>0.05),见表2-3。
第二部分HSCR患儿术后污粪风险预测模型的构建及验证.......................23
1材料与方法........................23
2结果...........................27
3讨论...............................39
结论............................45
3讨论
3.1 HSCR术后污粪发生情况
本研究通过对377例HSCR根治术患儿的病例资料进行筛选分析,131名患儿发生术后污粪,发生率为34.75%,与Espeso L等[11]在持续污粪影响HSCR患者的生活质量研究中报道的34%和在有或无辅助下经肛门重做Soave治疗46例HSCR疾病体会的文献[83]报道37.2%较为接近,低于Oh C等[84]报道的48%和高于黄文凯等[21]研究显示的20.99%。可见不同学者统计出来的HSCR术后污粪发生率存在一定差异,这可能与污粪的定义、所评估患儿的年龄、样本量的大小等有关,但总体来说术后早期污粪发生率约为30%~40%[4,14],本研究处于大量研究的中等水平。说明HSCR术后污粪发生率仍然较高,提示医护人员需高度重视污粪不良结局的发生,尽早识别术后污粪高危人群,同时积极采取有效的预防性处理措施,最大限度避免或减少污粪对患儿生命带来的威胁。
结论
1.本研究通过文献回顾、院内专家讨论及专家咨询等方法初步确立HSCR术后污粪危险因素评估内容,包括术前因素、术中因素、术后因素、家庭因素4个方面相关的15个评估指标。
2.本研究发现肠管切除长度、照顾者对患儿术后饮食执行情况、照顾者对患儿术后排便训练情况、Soave术、特殊类型巨结肠、照顾者为文盲6个因素是HSCR术后发生污粪的预测因素,可为医护人员早期识别、管理术后污粪高危人群提供参考和借鉴。
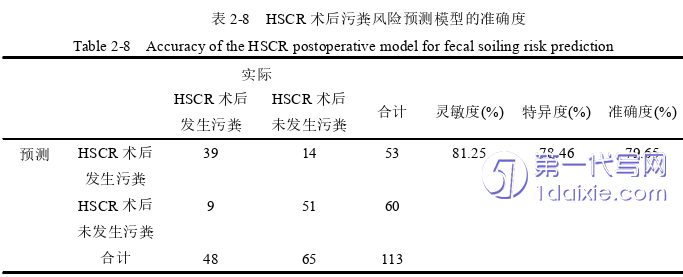
3.本研究所构建的HSCR术后污粪风险预测模型,logitP=-2.385+0.105×肠管切除长度+0.808×照顾者对患儿术后饮食执行情况+0.867×照顾者对患儿术后排便训练情况+0.929×Soave术+1.697×特殊类型巨结肠+2.065×照顾者为文盲,对HSCR术后污粪的预测具有适用价值,一定程度上可作为HSCR术后污粪高危人群的评估工具,对管理此类人群具有重要意义。
参考文献(略)
