前言
据统计目前胃癌是我国消化系统最常见的恶性肿瘤,胃癌死亡占恶性肿瘤死亡的 23.2%,其死亡率为男性为 30.1/10 万,女性为 13.8/10 万,居于所有恶性肿瘤首位[1-2]。我国胃癌发现往往就是晚期,世界上只有日本和韩国部分地区经常性早期检测。胃癌的危险因素有幽门螺杆菌感染、吸烟、高盐饮食和其他一些饮食因素,很多地区特有的不良饮食习惯也是造成我国胃癌患者数量居高不下的原因之一。手术治疗仍是早期及进展期胃癌治疗的重要手段,20 世纪 50 年前胃癌外科治疗 5 年存活率为 20%上下,近年来胃癌外科手术器械和操作水平的进步使胃癌患者术后生存率得到了明显的提高。日本提出的胃切除加 D2 淋巴结清扫术作为治疗胃癌的标准术式已逐渐被东西方学者所接受。研究显示接受 D2 根治术的胃癌患者术后 5 年生存率在 50%-70%之间[3]。随着人们对胃癌手术方式不断的研究,现在手术已是早期胃癌治愈的唯一手段。近 20 年来胃癌的外科治疗正快速地发展,根据肿瘤侵犯胃壁的深度不同已出现内镜下粘膜切除术(EMR)、内镜下粘膜下剥离术(ESD)、腹腔镜根治性远端为切除术、腹腔镜根治性全胃切除术等多种新术式,并取得了良好的效果,甚至达到同传统手术相同的远期预后结果。淋巴结阴性的 T1 期胃癌行局部切除,其 5 年生存率超过 90%[4]。日本胃癌治疗规约以及 NCCN 指南已经推荐对早期胃癌可以实施腹腔镜下胃癌根治术。1994 年日本 Kitano 等首次报道腹腔镜胃癌根治术治疗早期胃癌[5]。然而我国早期胃癌的诊断率仅 10%左右,绝大部分手术病人是进展期,对于腹腔镜胃癌 D2 根治术治疗进展期胃癌的适应证,目前已被广泛认可的标准是肿瘤浸润深度在 T2 以内的胃癌患者,也就是选择TNM 分期为 I、II 期及部分 IIIa 期病人 。通过总结国内外的临床病例报道一些文献认为对于具有熟练腹腔镜操作技巧的医师,腹腔镜胃癌手术的适应症可以适当放宽,T3N2 以内的胃癌均可在腹腔镜下完成根治手术。腹腔镜胃癌根治术具有手术时间短、创伤代小、对腹腔脏器干扰小、流血少、术后疼痛轻及康复周期短等特点[6]。
由于腹腔镜手术相对于传统的胃癌根治术具有明显的微创优势,因而在其国内外逐步得到了开展,但其普及程度远不如腹腔镜胆囊切除术,也没有腹腔镜下结直肠癌手术那样被众多学者所肯定,究其原因主要为腹腔镜下胃癌根治术难度大,特别是胃癌根治术中的淋巴结清扫,要求术者有较高的腹腔镜手术操作技巧及熟悉的腔镜下解剖认识。对于腹腔镜胃癌根治术,日本胃癌治疗规约已经明确了不同部位胃切除及相应 D2 淋巴结清扫的范围,但具体术式及淋巴结清扫顺序却没有一个相对固定手术步骤,尤其是近年来新兴的腹腔镜胃癌根治术更是没有一个固定的手术方式得到外科医师的统一认可,国内开展腹腔较早的外科中心李国新、余佩武等[7、8]手术方式均采用先游离胃及胃周淋巴结清扫,最后离断十二指肠进行消化道重建,通过对河南省肿瘤医院普外科 2012 年1 月到 2013 年 1 月中 17 例患者实施早期切断十二指肠的腹腔镜手术治疗,与同时期 40 例行传统腹腔镜手术治疗及 52 例传统开放手术的临床病例资料分析对比,并对国内同类型手术的相关指标的大致比较,总结腹腔镜下早期离断十二指肠并行相应淋巴结清扫术式的安全性及可行性,进一步介绍本科室根据胃周融合间隙、胃癌淋巴结转移及分布规律、术中助手配合方法及肿瘤外科治疗原则,总结的一种手术步骤及方法,现报告如下。
………..
资料与方法
1 一般资料
收集 2012 年 1 月至 2013 年 1 月在郑州大学附属肿瘤医院普外科接受根治性全胃切除术患者 109 例。以上病例均符合以下条件:一般情况能够耐受手术;无远处转移;肿瘤直径<10 cm,浆膜层受侵面积<10 cm2;无淋巴结转移灶融合并包绕重要血管[9];术前行上腹部 MRI 均无明显侵及浆膜外组织;患者知情同意。其中男 75 例,女 34 例;年龄 21-81(平均 61.4±1.6)岁;肿瘤直径≤5cm 86例,肿瘤直径>5cm 23 例;胃底-贲门癌 87 例,胃体癌 18 例,胃窦上部癌 4 例;组织学类型:腺癌 70 例,粘液腺癌 17 例,印戒细胞癌 12 例;25 例(22.9%)的病人合并内科疾病,如高血压病 18 例(16.5%),冠心病 6 例(5.5%),糖尿病 5 例(4.6%),中度以上肺功能障碍 2 例(1.8%)等,其中 4 人合并 2 种或 2 种以上疾病。术前均行电子胃镜活检明确诊断,影像学检查无发现远处转移,并均未行新辅助放化疗。排除标准:1、急诊手术;2、需行开胸手术;3、既往有手术史;4、IV 期患者;5、未行 D2 淋巴结清扫术;6、中转开腹手术。
…….
2 手术方法
2.1 A 组
体位及戳孔:于全身麻醉下,取平卧位,两腿分开,术者站于患者左侧。脐孔穿刺建立气腹,压力 12-15 mm Hg(1 mm Hg=0.133 kPa)。左侧腋前线肋缘下约 2cm 行 10 mm 戳孔为主操作孔,脐左锁骨中线偏上 2-3cm 行 5 mm 戳孔为辅操作孔,于右侧腋前线肋缘下约 2-3cm 行 5 mm 戳孔、右锁骨中线平脐偏上2-3cm 行 5 mm 戳孔,根据患者体型,如患者体型较大,为避免因戳孔较远器械长度不够及操作不适而引起的清扫脾门淋巴结不便,可适当将脐右侧戳孔位置向内上偏移。进腹后常规探查肿瘤位置,确定病变部位、有无淋巴结及腹腔转移等情况。淋巴结清扫:取头高约 15°体位,将大网膜向头侧翻起,在横结肠中间位置偏左以超声刀离断大网膜,进入小网膜囊,分离至网膜左血管处将脾门处大网膜翻至胃体上部,向上挑起网膜左血管及其周网膜,暴露胰尾,沿胰尾网膜左血管根部离断胃网膜左动静脉,清扫 4d、4sb 组淋巴结,并向右分离至结肠肝区。并显露胃结肠系膜融合处。剥离横结肠系膜前叶,沿结肠中动脉及其分支分离,向上暴露右结肠静脉、胃网膜右静脉及 Henle 干,在根部切断胃网膜右静脉,并清扫 6v 组淋巴结,显露网膜右血管时助手将大网膜翻于胃体上方,并左手钳夹幽门及十二指肠交汇部向前上方牵拉,保持血管竖直并提供张力,右手协助主刀局部暴露,此时配合主刀向下压结肠系膜及胰腺可较好暴露十二指肠及胰腺前部。于胰腺被膜与横结肠系膜交汇处进入胰前间隙,于胰头与十二指肠连接处游离周围组织,并显露胃十二指肠动脉此处为清扫胃左及肝总动脉周围淋巴结的入手位置。向右沿胰十二指肠前筋膜的深面分离至十二指肠,并充分游离周围组织。
………..
资料与方法 ....... 3
结果 ........... 8
讨论 ......... 10
结论 ......... 17
讨论
胃癌是常见的消化道恶性肿瘤之一,近年胃癌死亡率仍居高不下[10 11]。随着以放疗、化疗、靶向治疗等技术的不断进步,使胃癌患者的生存时间得到了延长,但是外科手术仍是达到根治的唯一途径。对于早期胃癌手术治疗甚至可以达到根治的效果,以手术为主的综合治疗已成为现在国内外进展期胃癌治疗的根本原则。胃癌根治术的核心在于淋巴结清扫,东西方学者关于手术中的具体淋巴结清扫范围争议已久。日本学者从 20 年代世纪 50—60 年代开创了以清扫胃周围淋巴结为主的胃癌根治术(D2)。随后又经历了扩大淋巴结清扫(D3)及联合脏器切除术阶段。但是大量的回顾性研究表明.一味地扩大手术范围并不能达到延长患者生存期的目的。随着 JCOG9501 随机化多中心临床试验结果的发表,D2 淋巴结清扫的在胃癌手术中的合理性在东亚获得了普遍认同[3]。伴随荷兰胃癌 I 临床试验 15 年随访结果的发表,使东西方在 D2 根治术作为胃癌标准手术上初步达成了共识[12]。胃癌 D2 根治术近年来在我国逐渐成熟起来,在 D2 根治术的基础上不同的手术方式及步骤也层出不穷,随着 20 年前 Kitano 等首次成功实施腹腔镜下胃癌根治术后,腹腔镜胃癌根治术因其手术时间短、创伤代小、对腹腔脏器干扰小、流血少、术后疼痛轻及康复周期短等特点得到国内外医师越来越多的青睐。我国腹腔镜胃癌手术操作指南(2007 版)中,腹腔镜胃癌手术适应证分为两部分。1.已被认可的腹腔镜胃癌手术适应证:①胃肿瘤浸润深度在 T2 以内者;②胃恶性间质瘤、淋巴瘤等其他恶性肿瘤;③胃癌的探查及分期;④晚期胃癌的短路手术;⑤胃癌术前、术中分期检查考虑为 I、II、IIIA 期者。2.可作为临床探索性研究的适应证:①肿瘤侵及浆膜层,但浆膜受侵面积<10 cm2者;②胃癌伴肝或腹腔转移需姑息性胃切除术者[13]。国内一些医院也出现 T3 期患者行腹腔镜胃癌根治术的报道,通过对比腔镜组及开放组 D2 根治术后淋巴结清扫术及术后恢复情况发现无明显统计学差异[14]。并且此类手术仍在进一步探索实施中。下面我们将通过胃周淋巴引流规律及胃周间隙形成规律,讨论笔者科室所实施腹腔镜胃癌根治术的手术方法及淋巴结清扫顺序,并通过与开放组相关数据对比,探讨其合理性、可操作性及安全性。
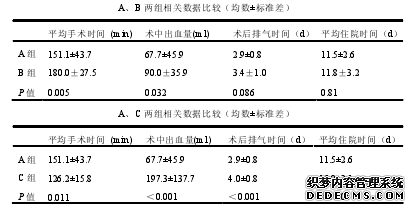
………
结论
通过与传统腹腔镜手术和传统开放手术的对比,证明了腹腔镜根治性全胃切除术中早期切断十二指肠该术式的安全性及合理性,认为此种腹腔镜手术的方法是值得推广的。
..........
参考文献(略)
