1前言
胆道损伤根据致伤原因分为创伤性胆道损伤(traumatic bile duct inj ury,TBDI)与医源性胆道损伤(iatrogenic bile duct injury, IBDI)两种类型。临床上以医源性胆道损伤更为多见,占90%-95%[1],是由医源性因素如手术、有创性检查等诊疗操作意外破坏了胆道系统的完整性和通畅性而造成的损伤。可发生于上腹部任何手术,常见于胆囊切除术、胆管探查术、胃十二指肠手术、肝脏及胰腺手术,偶可见于肝动脉栓塞化疗术、ERCP等,其中以胆囊手术所致者占90%以上文献报道,国外OC胆管损伤的发生率为0.15%~0.5%,国内为0.27%-0.78%[4]; LC引起的IBDI发生率达到传统胆囊切除手术的2?7倍[5],有个别报道甚至高达5.9%[6];病死率为1.0%-7. 2%[7]。IBDI是肝胆外科手术最常见的严重并发症之一,IBDI—旦发生,常导致胆瘘、胆汁性腹膜炎、胆道狭窄、阻塞性黄疸,胆汁游积性肝硬化、门脉高压症等一系列次生并发症。若未能及早发现并正确处理,晚期处理将十分棘手,给患者带来较原发疾病更大的痛苦,处理效果欠佳时严重影响患者的生存质量,甚至危及患者生命,故称之为“胆道外科之痛” [8]。
自1988年法国DuBois率先开展腹腔镜胆囊切除术(laparoscopicchole cystectomy, LC),国内自1991年荀祖武等首次幵展,近些年来,LC以其创伤小、恢复快、痛苦少、住院时间短等优点已经成为胆囊结石、胆囊息肉等良性疾病手术治疗的金标准,无数患者从中获益,疗效得到充分的肯定。但随着LC等微创手术在各级医院迅速广泛的开展,尤其在基层医院业务范围的逐渐扩大,胆道损伤的发生率由传统开腹胆囊切除术的0.2%上升至0.4%,且至今仍持续在0.2%?0.5%的高水平尤其基层医院的发生率较高[|]。IBDI不仅没有随LC的广泛开展而消失,也没有随LC学习曲线的延仲而有明显的下降。此外,胃大部切除术、肝脏手术并发的胆道损伤后狭窄也已在临床上屡见不鲜,所以如何避免损伤、如何早期发现损伤,发生胆道损伤后又如何及时诊断、积极采取何种方式的处理等至今仍是每位普通外科医生必须关注和严肃对待的课题。
……….
2临床资料
2.1 一般资料
通过对自2010年2月至2013年10月兰州大学第一医院普外一科收治的21例医源性胆管损伤患者的相关资料进行回顾性分析,同时结合查阅的大量文献资料,综述IBDI常见的损伤原因、损伤类型、诊断、处理和预防对策。本组21例中,均为术后诊断,男性8例,女性13例;最小年龄32岁,最大年龄89岁,平均年龄56岁。其中,2例初次手术在兰州大学第一医院完成,其余19例均在外院实施(来自县级和厂矿医院17例),21例中腹腔镜胆囊切除术(LC)后发生13例,幵腹胆囊切除术(0C)后4例,肝包虫摘除术后2例(其中1例在兰州大学第一医院完成),胃癌根治术后2例(图2-1)。
……….
2.2损伤原因
本组病例中,胆道重建术式以胆管-空肠Roux-en-Y吻合术使用最多,共15例次(71.4%),术后随访近远期效果较好,其中明显黄疸、肝功能异常者先予以PTCD介入置管引流,为二期胆管-空肠Roux-en-Y吻合手术创造了良好条件。内镜下乳头气囊扩张术和胆道支架内引流处理1例,疗效满意,内镜下乳头气囊扩张术和胆道支架内引流常作为早期胆管下端狭窄的首选处理方法。3例胆瘘者经腹腔引流和保守治疗治愈。1例胆总管被缝扎者拆除胆总管缝扎线+T管支撑引流,术后效果亦良好。1例行胆总管探查+左右肝管狭窄扩张+T型管引流,效果满意。每天自引流管引出300?350ml黄绿色清亮胆汁。术后2月,患者出现腹部不适,腹腔引流管无液体流出,全身皮肤及巩膜黄染,就诊于我科,于2013年3月在CT引导下行腹腔穿刺引流术,对症治疗后好转出院。2013年5月因腹腔积液行“肝管内支撑引流术”。于2013年8月2日再次出现皮肤黄染、恶心、腹胀、食欲下降,MRCP检查提示:肝右叶胆管扩张,多考虑胆管术区部位梗阻。2013年8月10曰再次行“肝管空肠Roux-en-Y吻合+肝管内支撑引流术”。术中探查见腹腔粘连严重,分离粘连,沿上次手术胆道置入支撑管分离至胆管,拔除支撑管,见清凉胆汁流出,再分离显露各肝管及原PTCD管窦道,自Treiz軔带以远20cm切断空肠,远端空肠关闭,近端空肠与远端空肠以远60cm作端侧吻合,远端空肠断端提起至肝门部,自切口下方2cm对应PTCD窦道、左、右肝管、腹腔引流窦道穿入4根胆道支撑管,分别自对应位置穿过远端空肠前后壁,置入PTCD窦道、左、右肝管、腹腔引流窦道,将空肠后壁与PTCD窦道、左、右肝管、腹腔引流窦道吻合一周,检查无活动性出血,于肝下放置腹腔引流管一根,术程顺利,术后已随访5月,恢复良好。
……….
3讨论.......... 8
3. 1 IBDI发生的相关危险因素......... 8
3. 1. 1人为因素 .........8
3. 1.2局部解剖因素......... 10
3. 1.3病理因素 .........13
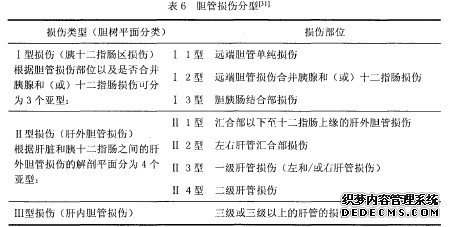
3. 2损伤部位及特点......... 14
3.3 IBDI 诊断......... 16
3. 3. 1术中诊断 .........17
3. 3. 2术后诊断 .........17
3.4 IBDI 处理......... 19
3.4.1手术时机的选择......... 19
3.4.2修复方式的选择......... 20
3. 5预防 .........26
3讨论
3.1 IBDI发生的相关危险因素
任何右上腹手术都有导致胆道损伤的可能性,绝大部分与腹腔镜胆囊切除相关。尽管多数医生已经经历了实施腹腔镜手术的学习曲线阶段,但其发生率没有像人们起初期待的那样会随着LC学习曲线的延仲而有明显的下降[16]。另外,在胆总管探查、胃大部切除术、胆总管囊肿切除等手术中,roDi时有发生[8]。随着复杂肝切除等手术的广泛开展,肝切除相关的IBDI也已日益多见。本组21例因在胆囊切除术中发生误切、误扎或电凝热福射致伤共17例(占85. 71%),肝包虫摘除术后2例(10%,其中1例在我院完成),胃癌根治术后2例(10%),究其原因,主要有以下几个方面:高年资医生虽然经验丰富、技术娴熟,但往往对胆囊切除术的潜在危险重视不够,常视胆囊切除术为小手术,术中疏忽大意、操作不精细,导致IBDI也时常发生在高年资医生,甚至高于低年资外科医生[17]。(2)客观方面:①起初.学习腔镜手术的术者对腹腔镜长臂器械使用不协调,且对镜下二维平面图像欠熟悉,更容易产生视觉判断错误,术者在腹腔镜下观察肝外胆管的视角与肝外胆管的走行轴向是近于平行的,致使肝十二指肠靭带内的肝外胆管看上去比直视下要短,以致将胆总管误认为是胆囊管而夹闭、结扎或切断。②LC分离Calot三角时,若将胆囊向外上方过度牵拉可人为造成解剖变异,致使在镜下看到的胆总管的走行方向与胆囊管的走行非常相似,从而错误银夹、铁夹夹闭或缝扎胆总管造成胆总管损伤,因此术中必要时放松牵拉胆囊,认清胆囊管和胆总管的关系后,才可结扎、切断胆囊管。③手术过程中过多剥离胆管使胆管骨髂化,损伤供应胆管的动脉,造成术后胆管的缺血而发生管壁慢性纤维化,终致狭窄。
………
结论
本文主要在查阅文献资料结合临床实际病例回顾分析的基础上,综述临床MDI发生的常见原因、损伤类型及特点、临床诊断和治疗等,旨在探讨医源性胆道损伤的预防和治疗措施,从中汲取经验和教训。
(1)随着腹腔镜胆囊切除术(LC)、腔镜下胃癌根治术等微创手术广泛开展,使IBDI的发生率上升并持续在一定水平,文献报道近年来在基层医院有增多的趋势。
(2)医源性胆道损伤重在预防,胆道外科医师必须意识到任何右上腹部手术均有到致胆道损伤的可能性,应时刻警惕手术潜在的危险性,严格遵循辨_切_辨原则。
(3)胆道损伤是一个胆道外科医生难以回避的问题,在处理这种特殊并发症的过程中,一定要注重首次修复的成功率,否则将给患者带来严重的后果。
(4)修复、支撑、引流是手术治疗IBDI的三要素,具体术式应视胆道损伤的时间、部位、程度和类型决定,强调“个体化”原则,把握手术时机。在临床实际工作中对没有腹腔感染者,不论损伤时间长短,均实施早期定性手术。
…………
参考文献(略)
