本文是一篇医学论文,笔者认为新型鼻罩式手法可以有效降低无痛胃镜检查中低氧血症的发生率,且不劣于托下颌手法。因此,新型鼻罩式手法是安全、有效的辅助通气方法,值得临床进一步推广使用。
第2章综述胃镜检查到无痛胃镜再到如何解决无痛
2.1普通胃镜与无痛胃镜临床开展情况比较
胃镜是消化内镜经过口咽部、食道、胃、十二指肠球部以及降段到达十二指肠乳头,可视下对放大的黏膜直观观察,根据是否采取镇静及麻醉措施分为普通胃镜和无痛胃镜。
普通胃镜检查中常伴有恶心、呕吐、返流、腹痛、腹胀等不良反应[1]。有病例报告在行纤维胃镜和结肠镜检查时发生心跳呼吸骤停[31],除外年龄及合并心血管病史,分析其原因极有可能是患者对于胃镜检查的施行知之甚少,精神紧张、恐惧等心理因素所致的在检查时憋气所致;另一方面是内窥镜医师在进镜、拔镜时处理不当,患者没有一个适应过程,机体的迷走神经的张力增高所致反射性心跳呼吸骤停。所以,不论是在胃镜的检查还是胃镜辅助下的治疗都应该重视检查前的宣教以及完善的镇静措施[39];其次,必须加强检查期间生命体征的监测以及出现急性呼吸循环并发症时及时的处理,如阿托品、麻黄碱、去氧肾上腺素、甲强龙、氨茶碱以及其他急救药品和时刻处于备用状态的除颤仪等急救设备,以及这些急救设备的日常维护;配置功能完善的空气气源麻醉机或呼吸机;麻醉监护仪应具备基础生命体征监测的常规功能,并且建议配置有创动脉血压监测模块;应配置喉镜、电子视频喉镜、喉罩等熟练使用的插管用具,必要时控制气道。再次,无痛胃镜检查中的麻醉建议由具有主治医师(含)以上的麻醉医师来实施,相关研究表明胃镜检查中的镇静实施比较简单,但是呼吸抑制以及低氧血症的立即与持续地处理对于麻醉医生的需要具有强制性。此外,从内窥镜诊疗流程的稳定性和麻醉的安全性出发,胃镜中心的工作人员要求相对固定,尤其是麻醉医师以及从事内镜麻醉的非麻醉医师[40]。

2.2舒适化诊疗下无痛胃镜中呼吸抑制的流行病学相关内容及对策
随着舒适化诊疗的开展,胃镜不仅从医疗技术的角度来使用同时更加注重人文关怀,如英国斯旺西大学医学院2015年提出胃肠道内窥镜检查满意度调查表(Gastrointestinal Endoscopy satisfaction Questionnaire,GESQ),GESQ中主成分分析揭示了四个具有高度内部一致性的分量表:技能和医院、内窥镜检查期间和之后的疼痛与不适、内窥镜检查前的信息和内窥镜检查后的信息,满意度中对于无痛与舒适度要求占比达到80%[39]。美国胃肠道内窥镜学会(American Society for Gastrointestinal Endoscopy,ASGE)和欧洲胃肠内窥镜学会(ESGE)都推荐收集患者满意指标[43]。由此可见,无痛胃镜与患者满意度是相伴相随的。
2.2.1无痛胃镜中导致呼吸抑制的原因
(1)无痛胃镜检查具有手术室外麻醉及共用气道的不利因素。首先,检查期间内镜占用部分上呼吸道,镇静及麻醉状态下的舌根后坠及上气道的塌陷会进一步降低气道的通畅性[44];此时,镇静状态下保护性反射减低与保留自主呼吸下开放的气道会导致反流、误吸等呼吸道急症的出现。其次,很多患者合并其它慢性疾病且准备不充分和不良生活习惯[45];合并基础疾病会延长麻醉药物在机体的作用时间,从而上气道生理改变恢复时间延长[46];肥胖患者会加重胃镜检查期间气道梗阻的风险[47]。
(2)消化道疾病多与其它疾病合并存在且具有内镜下活检的必要性。患者复杂的全身状况以及合并器官系统受损,镇静及麻醉药物在无痛胃镜中代谢减慢、对呼吸系统的抑制作用增加。研究表明:诊断错误病例的初步诊断和最终诊断的比较得出上消化道疾病诊断错误的病例最多原因在于同一器官中的另一种疾病或与之密切相关的器官中的一种疾病而导致[48];胃镜检查目的主要是上消化道疾病的诊断与治疗,在临床上治疗合并顽固性上消化道症状表现的患者主要是采用内镜活检组织病理学检查[49];全球成人人口中肥胖的患病率约为6.5亿人,这种慢性代谢性疾病视为21世纪的一种非传染性流行病,大量研究表明肥胖与多种胃肠疾病有关,如食道(胃食管反流病,Barrett食管,食道腺癌,食道动力障碍),胃部(功能性消化不良,胃癌),胆囊(胆石症,胆囊癌),胰腺(急性胰腺炎,胰腺癌),肝脏(非酒精性脂肪性肝病,肝细胞癌),肠道(憩室病,肠易激综合征,结直肠癌)疾病密切相关[47];成年人上消化道疾病及症状与综合健康生活方式与呈反相关,坚持健康的生活方式降低了胃食管反流病、功能性消化不良及其症状的几率[45]。
第3章材料与方法
3.1材料
3.1.1准备药品:麻醉药品和急救药品
(1)丙泊酚乳状注射液200mg 20ml:四川国瑞药业有限公司,配置浓度10mg/ml,生产批号:2208071。
(2)麻黄碱注射液30mg 1ml:西南药业,配置浓度6mg/ml,生产批号:220102。
(3)重酒石酸去甲肾上腺素注射液1ml 2mg:远大医药,配置浓度0.02ug/ml,生产批号:220111。
(4)阿托品注射液0.5mg 1ml:西南药业,配置浓度0.1mg/ml,生产批号:220401。
(5)去氧肾上腺素1mg 1ml:上海禾丰,配置浓度50ug/ml,生产批号:07210302。
3.1.2采用的器材
(1)电子视频喉镜E.An-ⅡL:中国天津麦迪安医疗器械有限公司。(2)一次性使用气管插管套件:中国广州维力医疗器械股份有限公司。(3)麻醉机:德国Dragerwerk AG&Co。(4)监护仪:中国迈瑞T8监护仪。(5)简易呼吸器:中国河南驼人医疗器械集团有限公司。(6)一次性使用麻醉面罩:中国佛山市南海宝康宁医疗用品有限公司。(7)一次性使用鼻氧管(氧气湿化瓶):中国兰州汉河医疗有限公司。(8)一次性使用鼻氧管:中国兰州汉河医疗有限公司。(9)一次性使用喉镜片:中国江苏永乐医疗科技有限公司。
3.2实验方法
3.2.1研究目标
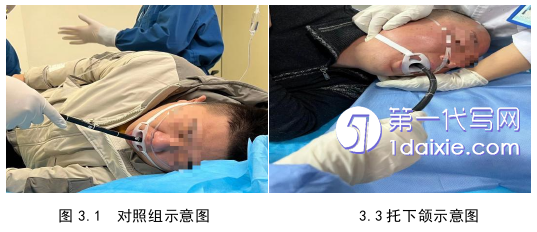
这项随机对照试验的目的是观察新型鼻罩式手法和托下颌手法在丙泊酚无痛胃镜检查中是否能有效降低低氧血症的发生率,对两种辅助通气手法进行比较,探讨其在无痛胃镜检查中的安全性和有效性。
主要研究指标:
低氧血症发生率及低氧血症的处理措施,低氧血症的定义为任何时候脉搏氧饱和度(SpO2)小于90%[72]。
次要研究指标:
(1)患者一般情况:性别、年龄、身高、体重、ASA分级等;
(2)手法对胃镜操作的影响:检查时间、苏醒时间、丙泊酚用量情况;
(3)不良反应:与检查相关的不良反应;与手法直接相关的不良反应,包括托下颌组下颌部的疼痛、新型鼻罩式手法组对手套的过敏等不良反应
(4)血流动力学变化:入室时(T1)、麻醉诱导时(T2)、检查开始时(T3)、检查结束时(T4)、苏醒时(T5)患者的心率(HR)、平均动脉压(MAP)和脉搏氧饱和度(SpO2)。
(5)麻醉医生、检查医生、患者的满意度:分为满意、一般和不满意。
第3章材料与方法.......................................13
3.1材料............................................13
3.1.1准备药品:麻醉药品和急救药品.....................................13
3.1.2采用的器材.............................13
第4章结果.......................................21
4.1一般资料情况比较...................................21
4.2三组治疗对象胃镜检查中低氧血症发生率及相关不良事件与干预措施发生情况.............................22
4.3三组治疗对象血流动力学参数比较.....................25
第5章讨论.....................28
第5章讨论
在镇静和麻醉下的胃镜检查中,短暂的呼吸抑制和气道阻塞是低氧血症的主要诱因[16]。低氧血症的发生率与患者的年龄大于65岁,ASA分级Ⅲ级及以上[90],肥胖(BMI>30kg/m2)以及检查中丙泊酚的用量大于120mg等密切相关[52,71-74];本研究排除了这些危险因素。有研究表明在适度的镇静下排除低氧血症危险因素的患者在消化内镜中低氧血症的发生主要在恢复期[91];消化内镜镇静中患者的低氧血症发生率为7%~18%,其中在麻醉诱导后1~5分钟内氧合下降最为明显[73],低氧血症定义为SpO2<90%且时间≥15s[51];与本研究得出低氧血症发生率为3%~15%,且SpO2的下降主要在检查开始、检查结束时的结果相一致[51],低氧血症的定义为SpO2<90%。既往研究表明中度镇静到深度镇静过程中使用苯二氮卓类药物和阿片类药物增加低氧血症的风险,低氧血症的发生更多,发生率为29%且主要在时间较长的手术(时间>120 min)中以及手术的后期阶段,此时低氧血症定义为SpO2<90%持续至少两分钟[46];调查表明丙泊酚在胃镜检查中具有更短的恢复时间并且减少了不良事件地发生,采用丙泊酚比采用其它镇静镇痛麻醉药物更安全[92]。与既往研究相比[46],本研究得出低氧血症的发生率更低,原因在于:(1)研究对象全部来源于胃镜检查,具有耗时短的特点,避免了低氧血症发生中的时间效应;(2)本研究只采用丙泊酚单一药物镇静,从而也避免了苯二氮卓类与阿片类药物对呼吸抑制的作用[46,91,92]。
美国内窥镜镇静的全国调查表明绝大多数EGD检查(>98%)使用内窥镜镇静,72.7%的内镜医师在EGD期间对所有患者进行了补充供氧[58];胃肠道内窥镜镇静指南实施3年后德国于2010进行全国调查得出有82%的EGD检查使用镇静剂、常规监测和吸氧[93];2011年意大利内窥镜镇静的全网调查结果中有76.9%的机构考虑非麻醉医师使用丙泊酚,并采取补充O2和SpO2监测[94]。韩国的全国调查表明2019年与2014年不同的是在EGD检查期间会更频繁地使用氧气补充和SpO2监测[95]。2021年来自中国2758家医院胃肠镜镇静调查表明胃肠镜镇静率相比美国和欧洲更低,47.9%消化内镜使用镇静且常规补充氧气,而且紧急支持设备如困难气道设备和除颤器通常无法使用[96]。
第6章结论
在总结了国内外临床研究的基础上,根据目前的临床经验,本研究作者创新性地提出了用麻醉者的手法替代鼻罩的设想,并通过本研究验证了新型鼻罩式手法与托下颌法辅助呼吸降低无痛胃镜诊疗中低氧血症发生率的有效性及安全性。
相较于其他临床常用手段,新型鼻罩式手法具有操作简便、无创、低成本及内镜医生和患者满意度高等优点,且不劣于托下颌手法,具有一定的实用性和临床推广意义。
参考文献(略)
