本文是一篇医学论文,笔者研究发现靶向治疗后CD4+淋巴细胞明显升高,CD8+淋巴细胞明显减少,而化疗后CD4+淋巴细胞明显减少,CD8+淋巴细胞变化不明显,说明靶向治疗相对能够提升患者的免疫功能,化疗降低患者的免疫功能,靶向组患者的免疫功能优于化疗组患者。
1材料与方法
1.1研究对象
收集2018年5月-2022年12月就诊于我院乳腺外科并经病理证实的HER-2乳腺癌患者,全部患者均行乳腺癌改良根治术。
1.1.1纳入标准
纳入标准为:(1)组织病理学确诊为乳腺癌,分子分型为HER-2阳性(分子分型均以我院病理科报告的免疫组化结果为依据),即经免疫组化证实为HER-2(+++);雌激素受体(ER)阴性;(2)T2N0~1M0期;(3)采用EC-T或H/HP方案治疗;(4)术前均未接受过化疗、免疫治疗、内分泌治疗和放疗;(5)KPS评分≥70分;(6)年龄30~70岁;(7)无血液系统疾病;(8)肝肾功能指标在正常范围。(2)
1.1.2排除标准
排除标准为:(1)术前或治疗前感染的患者;(2)严重的心、肝或肾功能障碍的患者;(3)最近服用免疫抑制剂或免疫调节剂的患者;(4)急性局部炎症或全身炎症的患者;(5)有血液系统疾病或有骨髓转移者;(6)妊娠期或哺乳期女性;(7)严重精神障碍者。研究对象均签署知情同意书。
1 2研究方法
1.2.1资料
收集患者年龄、绝经状态、肿瘤大小、淋巴结转移、是否远处转移、肿瘤TNM分期、术后治疗方式、治疗前后淋巴细胞免疫十二项等病例资料。其中化疗组60例(化疗组患者后续采用H/HP靶向治疗,已充分告知患者T与H/HP联合治疗4周期的必要性,患者执意要求待化疗周期结束后再开始行靶向治疗,已充分告知患者相关风险,并签署知情同意书),化疗方案为EC-T(E:表柔比星;C:环磷酰胺;T:多西他赛);靶向组40例,其中靶向组又分为单靶组32例,双靶组8例(患者因年龄、经济或身体耐受等原因拒绝行化疗,行单纯靶向治疗,了解其风险愿意承担后果并签署拒绝化疗知情同意书)。单靶组治疗方案为H(H:曲妥珠单抗);双靶组为HP(H:曲妥珠单抗;P:帕妥珠单抗)。以上治疗组化疗均为8个周期,靶向治疗均为17个周期。
分析治疗前后淋巴细胞计数差异,探讨HER-2阳性乳腺癌患者不同治疗方式对免疫功能的影响及其所代表的临床意义。
2结果
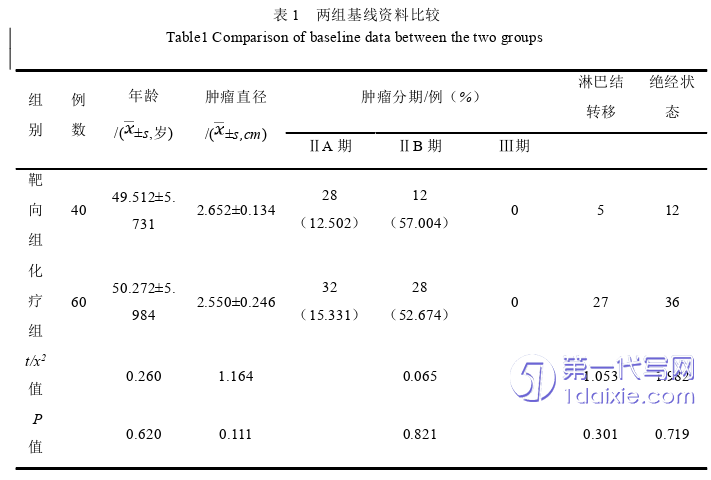
2.1两组患者临床病例资料对比情况
两组年龄、肿瘤直径、肿瘤分期、淋巴结转移、绝经状态治疗前后比较均无统计学差异(P>0.05),见表1。
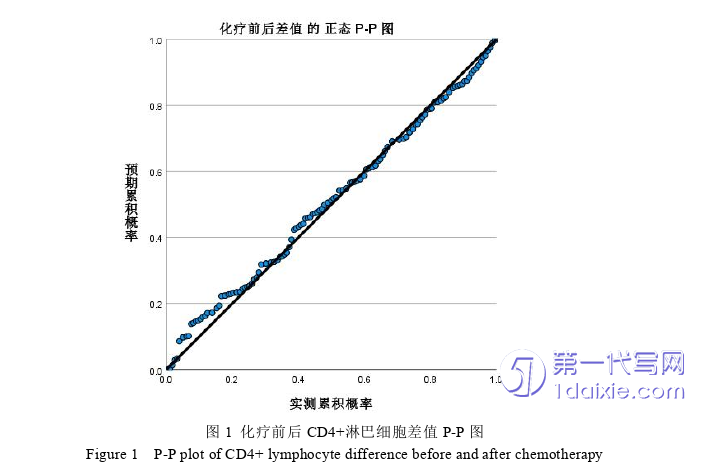
2.2化疗组治疗前后外周血淋巴细胞种群重分布情况
化疗组患者化疗前、化疗后外周血淋巴细胞种群数目分布有差异,且前后差值分布符合正态分布,见图1。对比显示:化疗后CD4+淋巴细胞显著降低;而CD8+淋巴细胞计数变化不大,见表2、图2。
化疗前CD4+淋巴细胞计数均值为717.1064/uL;化疗后CD4+计数均值为524.1305/uL,两种方法检测结果差值的均值为192.9758/uL,有统计学差异(t=9.672,P<0.001)。
化疗前CD8+淋巴细胞计数均值为469.3050/uL;化疗后CD8+计数均值为168.5560/uL,两种方法检测结果差值的均值为192.9758/L,无统计学差异(t=0.040,P=0.968)。
3 讨论 ..................................... 27
4 结论 .................................. 30
5 T细胞-免疫相互作用的实验模型
基于动物的研究不仅更昂贵和耗时,而且没有考虑到人类基质和内皮细胞的作用[107],这是已知与肿瘤免疫串扰密切相关的一点[108]。
在这种背景下,与仅有人类细胞成分的肿瘤免疫相互作用的3D异型细胞模型已经浮出水面,成为过于简单的基于2D癌症和免疫细胞系的研究以及通常不充分和更昂贵的基于动物的活体模型的有价值的替代方案[109,110]。为了掌握肿瘤-免疫相互作用的动力学,关键是要对两个关键的生物学背景进行建模:(A)每个乳腺癌亚型的TME特征,通常对其免疫成分施加强烈的免疫抑制;(B)外周免疫细胞与已经形成的TME之间的接触。而在第一个阶段,目标是要么淘汰或者使抑制细胞重新极化,在第二种情况下,可以利用尚未被肿瘤颠覆的免疫细胞的促炎潜力。这两种方法都可以用来为临床中仍然无效的三个领域建立平台:药物测试、生物标记物发现和生物标记物验证[111,112]。虽然患者来源的外植体(PDE)已经被用于识别实体肿瘤的预后[113]和预测性[114]生物标记物,但其他结合了肿瘤-免疫相互作用的关键特征的先进3D细胞模型对于识别和验证乳腺癌的外周免疫生物标记物是必不可少的[115-117]。
6结语
目前全球乳腺癌患者需要更先进、更精准的疾病管理、监测和治疗调整措施。从外周血中获得预测性和预测性免疫生物标志物有助于更快、更便宜和更个性化的治疗方式。在这篇综述中,总结了乳腺癌外周免疫状况的现有知识,但目前这一领域仍需继续研究才可获得更多具有临床意义的数据信息。目前,只有有限数量的免疫特征与乳腺癌的临床数据显示出可信的关联。其中包括中性粒细胞与不同亚型预后不良的显著关系,以及更具反应性的细胞毒性淋巴细胞(CD8+T细胞和NK细胞)与HER2+乳腺癌患者较好预后之间的联系。然而,在将这些指标作为预后生物标记物引入临床实践之前,仍需要进行更大样本量的研究和验证。临床相关外周免疫生物标记物的研究也将促进癌症-免疫相互作用先进细胞模型的发展,也奠定了免疫细胞终将成为新的治疗靶点的基础。
参考文献(略)
