本文是一篇医学论文,本次研究依照剂量、时间进行两部分研究分组。剂量分组分为大于10g/d(A组)、小于等于10g/d(B组)、未使用丙种球蛋白(C组)治疗。
第2章 资料及方法
2.1 研究对象
2017年1月至2022年期间南昌大学第一附属医院发现并诊治的所有暴发行心肌炎患者47例,其中男性共29名(占总人数的61.7%),年龄50.10±16.55 岁;女性共18名(占总人数的38.3%),年龄40.50±14.55岁。依据我国2017年颁布的专家共识制定的标准,对符合以下标准和排除要求的就诊病人作为研究对象予以纳入,进行回顾性分析[28]。
入选标准:
(1)患者年龄满足18 岁及以上; (2)有病毒前驱感染史:包括但不限于全身乏力、纳差、咳嗽、流鼻涕、咽干咽痛、体温上升、腹泻等; (3)临床症状:心前区闷痛、呼吸憋喘、气逼、心悸、头晕头痛、消化道不适等; (4)临床体征:脉快,听诊可闻及奔马律,心音遥远,收缩减弱,肺部啰音、全身湿冷等; (5)实验室及影像学检查指标:肌钙蛋白、心肌酶谱、血肌酐、心电图、超声心动图提示射血分数降低、左室功能减退等改变; (6)血流动力学异常:左心功能减退乃至全心衰、心因性休克、难治性心律失常等; (7)多器官功能障碍:肝肾功能不全、凝血指标异常、ARDS等; (8)冠脉造影提示管腔堵塞水平不重小于50%,未到达冠心病诊断标准; (9)病原学检测:有明确病毒血清学检查或病毒基因检测证据。
2.2 研究方法
2.2.1 治疗方法
基础治疗方法:所有住院近期有上感病史,出现明显心前区闷痛、气促、憋喘、呼吸困难症状,体格检查发现心脏搏动减弱,双肺湿啰音、全身湿冷等体征的患者,均应高度怀疑确诊暴发性心肌炎可能。住院后快速完善血液常规、尿液常规、大便常规、肝肾功能、24小时尿量、心肌酶谱、BNP、心脏电生理、心脏彩超等实验室检验、影像学检查,必要时心脏核磁或心肌组织活检,如结合上述结果患者考虑临床诊断为暴发性心肌炎,应立即送至有重症监测和治疗条件的监护室,行危重症监护。具体观察内容包括:患者收缩压舒张压、脉压差、脉搏、呼吸节律、指脉氧;定期复查血细胞分析、小便常规、大便常规、肝功能、肾功能、凝血功能、电解质、血气分析、心肌酶谱、NT-pro BNP等水平;随时观察心电图、必要时动态24小时心电图、心脏彩超等检查判断心脏功能;严密监测患者24小时流失体液量和液体补充量的情况,动态判断患者病情变化及治疗有效性。
一般对症支持治疗:(1)减少探视及打扰,患者应当绝对卧床休息避免活动,鼓励患者平静心态,防止情绪激动和过度劳累;(2)控制水钠摄入,根据患者血压、心率、中心静脉压等调整入量,避免液体快进快出,无相关禁忌时,给予营养均衡、易进食、易吸收的流质食物;(3)依据患者血氧饱和度、血气分析结果,通过常规吸氧、面罩给氧,必要时机械通气等方式给氧;(4)如运用糖皮质激素时,应联合抑酸剂护胃,减少应激性溃疡和穿孔、出血的可能风险;(5)通过静脉滴注盐酸曲美他嗪和辅酶 Q10,可以促进心肌能量代谢效能,同时维生素C可以减轻心肌氧化的程度,进而起到保护作用;(6)血管活性药物:包括多巴胺等,存在严重心衰、心律失常患者给予异丙肾上腺素、左西孟旦、新活素、洋地黄等正性肌力药物;(7)暴发性心肌炎患者在排除禁忌症后,应用IABP、ECMO、呼吸机、CRRT、IA、起搏器等机械辅助装置改善患者血流动力学障碍,及早生命支持。
第3章 结果
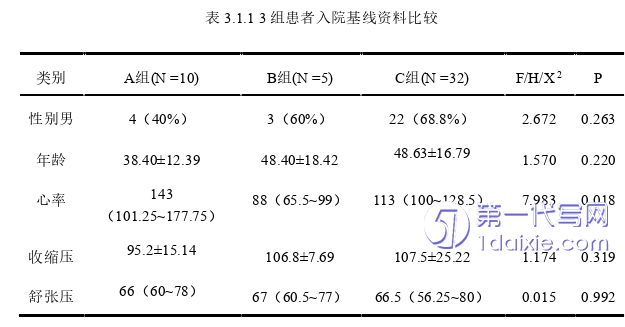
3.1剂量分组患者进院后基线资料比较
筛选2017年至2022年于南昌大学第一附属医院就诊的满足入选标准的FM病人共计47人,男性患者共29名(占总人数比率61.7%),年龄50.10±16.55 岁;女性患者共18名(占总人数比率38.3%),年龄40.50±14.55岁。首先以剂量为标准分组:A组>10g/天,B组≤10g/天,C组0g/天。
三组患者年龄等基线资料,两两比较及多组比较,不具备统计学差异。三组病人进院时脉搏心率对比,具有统计学差异(H=7.983,P=0.018,P<0.05),可以显示三组病人心率有区别。分别进行两两比较,AB两组比较具备统计学差异(调整后P=0.014,P<0.05),即A组心率偏高。详见表3.1.1
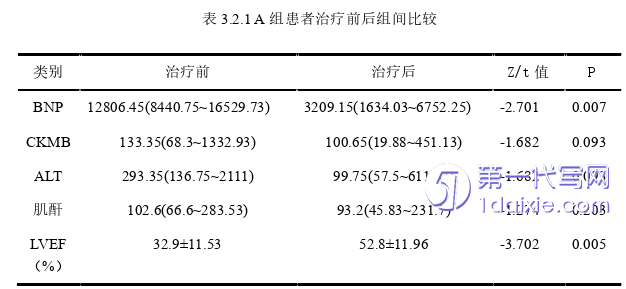
3.2剂量分组患者经治疗前后BNP、CKMB、ALT、肌酐、LVEF等指标比较
A组患者治疗后BNP水平明显低于治疗前,提示差别具有统计学意义(Z=-2.701,P=0.007,P<0.05)。CKMB、ALT、肌酐变化不具备统计学差异。入院前后LVEF及LVEF差值比较结果显示P<0.05,具有统计学意义,认为A组患者治疗后LVEF出现显著提升,LVEF均值提升了13.9%。见表3.2.1。
第3章 结果................................. 7
3.1 剂量分组患者进院后基线资料比较 ............................... 7
3.2 剂量分组患者经治疗前后 BNP、CKMB、ALT、肌酐、LVEF 等指标比较 ................................... 7
第4章 讨论...................... 12
第5章 结论........................................... 16
第4章 讨论
最近的研究显示,细小病毒B19和疱疹病毒(主要是HHV-6)近年来有取代腺病毒和肠道病毒的趋势,其发病率在人群中逐年攀升,成为更常见的致病病毒[29, 30]。自从经历新型冠状病毒暴发以来,严重急性呼吸综合征冠状病毒2型(SARS-CoV-2)已经从最初被认为仅仅是一类单纯的呼吸系统疾病,到现在被定义为是一类复杂多变、可以累及多器官多系统的疾病。有研究表明COVID-19可以引起心血管受累,甚至诱导演变为暴发性心肌炎,其原因是心肌细胞中SARS-CoV-2可以作用在特定部位,使得血管紧张素转换酶2 (ACE2)受体的表达增加[31]。而本文研究的主要对象,就是病毒感染所致的暴发性心肌炎。
目前致病原理尚未研究清楚,但现在普遍公认存在两个阶段。病毒入血之后是直接捕获吸附心肌细胞,激活先天免疫反应。一旦病毒载量超过阈值,病毒就会诱导细胞凋亡,释放病毒颗粒。抗原呈递细胞吞噬血液中因细胞裂解而释放的大量病毒颗粒和坏死的心脏组织、蛋白,并从病灶部位迁移移动到临近区域淋巴结[32]。大多数人第一阶段即可恢复痊愈,另一部分人病情迁延进展至第二阶段,T细胞和抗体针对病毒和一些心脏表位,造成剧烈的炎症反应[33]。
而本文讨论的重点之一,运用丙种球蛋白治疗暴发性心肌炎的作用机制,即一方面丙种球蛋白直接中和病原体,心肌组织中病原体数目减少,自然减轻其对心脏的直接破坏。另一方面丙种球蛋白含有大量的免疫抗体能较好的与体内细胞因子结合,降低炎症风暴发生程度和概率,减轻心肌自身损伤。在柯萨奇病毒所致的心肌炎模型中可以发现大量特异性抗肌球蛋白自身抗体[34],而大剂量丙种球蛋白可以在体内迅速与Fc受体相结合,抢占特定点位,同时和自身抗体特定片段产生竞争关系,从而减轻免疫反应[35]。
第5章 结论
综上所述,从剂量来看,大剂量(>10g/d)使用丙种球蛋白治疗暴发性心肌炎后BNP水平明显降低,LVEF水平显著提升;从时机来看,尽早(入院后24小时内)使用丙种球蛋白也能使BNP水平明显降低,一定程度改善心功能。暴发性心肌炎患者偏少,依照纳入排除标准后筛选符合统计的样本量进一步降低,且本研究为回顾性研究,不能排除发生选择偏倚的可能,如果能扩大样本量或许能发现更多有价值信息,为临床工作提供帮助。
参考文献(略)
